Пневмония и основные методы исследования
Оглавление
Опасная пневмония, методы исследования ее включают различную диагностику. Для определения этого коварного недуга существует целый комплекс диагностических алгоритмов, применяющихся в пульмонологии. Эти методы диагностики базируются на осмотре больного, результатах клинических данных и лабораторных анализах. Для достоверного и точного диагноза врач должен подтвердить наличие внутрилегочной патологии, выявить причины недуга и установить степень его тяжести с целью дальнейшего лечения.
Читайте также:
Как развивается очаговая пневмония.
Особенности лечения очаговой пневмонии.
Симптомы вирусной пневмонии у детей смотрите здесь.
Причины
Пневмония является острым инфекционно-воспалительным заболеванием легких. Пневмонии классифицируются на несколько форм, зависящих от их тяжести и длительности. По этиологии различают бактериальную, вирусную, микоплазменную, аллергическую и смешанную пневмонии. По патогенезу заболевание подразделяют на первичное и вторичное. Исходя из клинико-морфологических признаков, различают крупозную, интерстециональную, сегментарную и очаговую пневмонии. При постановке диагноза также учитываются следующие факторы:
- пути инфицирования пациента;
- внебольничное заболевание легких, в большинстве случаев как осложнение после ОРВИ;
- госпитальная пневмония – заболевание, которое проявилось у пациента после 72 часов с момента пребывания в больнице.
Возбудителями пневмонии могут быть различные вредные для человека микроорганизмы, такие как вирусы, бактерии, грибки, хламидии и микоплазмы. Возникновение вирусных инфекцией в большинстве случаев является фактором для появления заболевания.
Одним из наиболее распространенных возбудителей является пневмококк.
Однако предрасполагающими причинами появления коварного недуга может быть и воздействие всевозможных химических и физических факторов, таких как, например, прохождение через дыхательные пути токсических веществ, включая сигаретный дым. Возникновение вторичной пневмонии может быть спровоцировано хронической болезнью почек, заболеваний крови и лимфоузлов, а также органов дыхательной системы.
Развитие заболевания происходит в момент попадания инфекции в легкие, в основном через дыхательные пути. Вирусная инфекция поражает слизистую оболочку верхних дыхательных путей и убирает защитную барьерную ступень эпителия, попадая в легкие.

Диагностика
Методы исследования заболевания легких проходят с помощью лабораторной и лучевой диагностики. Методы исследования пневмонии в лабораторных условиях включают в себя:
- анализ крови на исследование лейкоцитоза, изменений в лейкоцитарной формуле (СОЭ);
- биохимический анализ крови на определение С-реактивного белка, уровня гликемии и проведение функциональных тестов печени и почек;
- мазок и посев мокроты – изучение микрофлоры и воспалительного процесса;
- исследование на наличие внутриклеточных возбудителей (микоплазм и хламидий).
К методам лучевого исследования заболевания относятся такие способы:
- рентгеноскопия – визуальное определение изменений прозрачности легочного эпителия и выявления очагов уплотнений, жидкости или воздуха, а также возможной патологии;
- рентгенография – фиксирование изображения обнаруженных отклонений в органах легких;
- томография на компьютере – послойное рентгенологическое исследование легочной ткани;
- бронхография – исследование бронхиальной ткани;
- флюорография – рентгеновское исследование легких на флюорографе с целью массовой профилактической диагностики населения;
- ультразвуковая диагностика (УЗИ) – исследование состояния плевры при развитии плевритов.
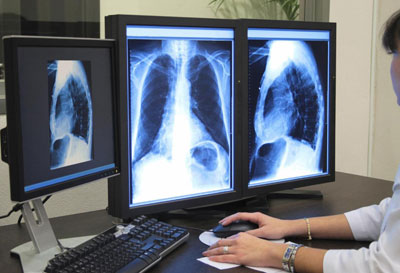
После проведения исследований врач может поставить диагноз внебольничной пневмонии при наличии следующих факторов:
- наличие рентгенологически подтвержденной пневмонической инфильтрации легочного эпителия с такими клиническими признаками как повышение температуры тела выше 38° и кашель с мокротой;
- наличие лейкоцитоза или палочкоядерного сдвига (от 10%) с учетом рентгенологически подтвержденной пневмонической инфильтрации легочного эпителия.
Для исключения новообразований при исследовании заболевания курильщикам старше 40 лет и пациентам в группе риска развития онкологических заболеваний необходимо пройти бронхоскопию. Для пациентов, страдающих сердечно-сосудистыми заболеваниями, нужно провести ЭКГ и пройти консультацию у врача-кардиолога.